Les fractures représentent environ 20 % des admissions dans un service d’urgences pédiatriques. Elles surviennent sur un os en période de croissance qui présente des différences anatomiques, physiologiques et biomécaniques par rapport à l' os adulte.
Sur le plan physiopathologique
On distingue:
- des traumatismes à basse énergie (accidents de sport, accidents domestiques) rencontrés chez les plus jeunes
- et des traumatismes à haute énergie (accidents de la voie publique) prédominant chez les grands.
La difficulté tient au diagnostic face à une symptomatologie parfois frustre et des lésions souvent difficilement visibles sur les clichés standard pour un œil non exercé.
L’incidence des fractures augmente avec l’âge avec un pic à l’adolescence chez les garçons qui mettent en jeu le pronostic fonctionnel.
Il faut donc être prudent dans la prise en charge d’un traumatisme même mineur et réaliser un examen clinique précis et des examens radiologiques systématiques.
La règle de l’immobilisation dans le doute est non seulement préférable mais aussi antalgique.
Les fractures diaphysaires
La diaphyse est la partie médiane d'un
os long, de forme tubulaire, elle constitue l'axe longitudinal de l'os.
L'os immature, plus poreux et moins dense, est entouré d'un périoste épais qui limite le déplacement en cas de fracture. Le seuil de rupture pour une même énergie est plus bas que chez l'adulte et la densité moindre permet une déformation plastique des corticales, retrouvée uniquement chez l'enfant dans les fractures en bois vert.
Il y a possibilité de remodelage à partir du périoste qui est rarement rompu surtout si enfant en bas âge.
La tolérance est bonne si le déplacement est inférieur à 10 mm; il n'y a pas lieu alors de les réduire et on traite orthopédiquement par mise en place d'un plâtre avec surveillance sous plâtre.
Si déplacement supérieur à 10 mm: préférer le clou centro médullaire à la plaque qui induirait un allongement hypertrophique.
La consolidation se fait en 2 à 3 mois avec surveillance du déplacement sous plâtre.
Les fractures en bois vert sont traitées par immobilisation simple. La réduction orthopédique dans les fractures déplacées sans rotation est d'autant moins nécessaire que l'enfant est jeune.
Formes cliniques
- La fracture en bois vert (fig 1-a)
Il s'agit d'une rupture corticale partielle: 1 seule corticale cède avec persistance d'une continuité cortico-périostée dans la concavité de l'incurvation induite par le traumatisme; traitement: réduction+ plâtre 6 semaines+ surveillance.
-L' incurvation traumatique (fig 1-b)
Elle est rare, c'est une déformation plastique et se traduit par une exagération de la concavité de l'os par de multiples micro-fractures, sans trait visible.
Les localisations préférentielles sont le péroné et le cubitus, avec habituellement fracture complète de l'os adjacent dont la réductibilité peut être limitée par l'incurvation.
Ces incurvations traumatiques peuvent s'observer sur la clavicule ou le fémur.
En cas de doute diagnostique, la scintigraphie montre une hyperfixation diffuse.
- La fracture en cheveu (fig 1-c)
Il s'agit d'une fracture spiroïde incomplète, avec trait fin, sans déplacement. Elle est difficile à voir. Le site préférentiel est la moitié inférieure du tibia, lors de l'apprentissage de la marche.
Dans ces 2 derniers types de fractures, la lésion osseuse peut passer inaperçue sur les incidences classiques, des obliques doivent être effectués si la clinique est évocatrice d'une lésion traumatique. Si elles sont méconnues sur le bilan initial, les clichés ultérieurs montreront des appositions périostées ou un épaississement cortical et une meilleure visualisation du trait.

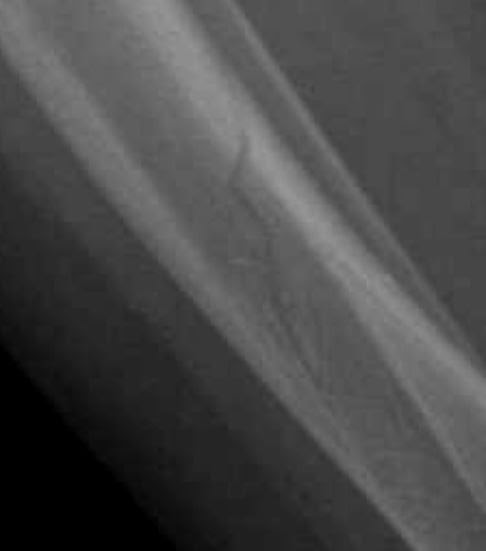 1a-bois vert 1b-incurvation traumatique 1c-cheveu
1a-bois vert 1b-incurvation traumatique 1c-cheveu
Les fractures métaphysaires
La métaphyse est la région intermédiaires de l'os située entre la diaphyse et l'épiphyse. Cette zone correspond à une lame de cartilage (cartilage de conjugaison) qui assure la croissance de l'os en longueur qui va disparaitre à l'âge adulte.
a- en motte de beurre répond à un tassement vertical de la diaphyse, au voisinage de la métaphyse, avec trait transversal peu ou pas visible.
La corticale rompue bombe de chaque côté dans les formes les plus évidentes.
La moindre irrégularité ou saillie de la corticale, habituellement parfaitement continue et régulière, doit faire évoquer le diagnostic.
Le tassement parfaitement stable se traite par manchette plâtrée.
b- complètes: les 2 corticales sont rompues avec instabilité majeure; traitement: plâtre moulé et surveillance hebdomadaire à J7, J14, J21.
Les fractures épiphysaires
L’épiphyse est l'extrémité d'un os long; elle se se développe séparément de l'os durant la croissance, pour s'y souder à l'âge adulte
Salter et Harris ont proposé chez l'enfant, une classification des fractures épiphysaires, simple, incomplète, mais pratique et recouvrant la majorité des cas rencontrés. Elle permet un diagnostic radiographique du type de fracture par rapport à la plaque chondrale et à l'épiphyse.
Type I :
Il s'agit d'un décollement épiphysaire pur, sans lésion épiphysaire ou métaphysaire.
Ce type représente 6% à 8% de l'ensemble des lésions.
Il s'observe plus fréquemment chez le nouveau né et le nourrisson ou bien au niveau des phalanges.
Le diagnostic est difficile en cas de déplacement peu important, il faut s'aider alors des signes indirects.
Le pronostic est globalement bon après traitement.
Type II :
Il s'agit d'un décollement épiphysaire associé à un fracture d'un fragment métaphysaire, avec ou sans déplacement.
L'épiphyse est intacte. La taille du fragment métaphysaire est variable, des clichés en oblique peuvent être nécessaires pour mettre en évidence des petits fragments.
Ce type est le plus fréquent de l'ensemble des fractures épiphyso-métaphysaires, 73% à 75%, il est largement prédominant au delà de l'âge de 4 ans.
L'extrémité inférieure du radius est particulièrement exposée à ce type de fracture, prés du tiers ou de la moitié de l'ensemble des fractures de type 2.
L'extrémité inférieure du tibia et du péroné (fibula) et les phalanges sont les autres sites les plus exposés.
Les complications à long terme par épiphysiodèse partielle ou totale sont très rares mais le cartilage de croissance doit être respecté, sinon épiphysiodèse totale avec pont osseux et raccourcissement et in fine inégalité de longueur; si épiphysiodèse partielle : déviation axiale.
Type III :
Il s'agit d'une fracture épiphysaire avec décollement épiphysaire du noyau fracturé.
La métaphyse est normale. Le déplacement est habituellement peu important.
Sa fréquence est faible (6,5% à 8%). Les sites les plus exposés sont l'extrémité distale du tibia et des phalanges, plus rarement celle du fémur.
Elle survient en fin de maturation osseuse, peu avant la fusion du cartilage.
Type IV:
Il s'agit d'une fracture orientée verticalement, traversant la ligne de cartilage et détachant un fragment métaphysaire solidaire d'un fragment épiphysaire.
Sa fréquence est évaluée à 10% à 12% de l'ensemble des lésions épiphyso-métaphysaires. Elle s'observe surtout au niveau du condyle huméral et de l'extrémité distale du tibia.
Le risque d'épiphysiodèse est important dans ce type de fracture.
Dans les Salter 3 et 4 si le déplacement est non ou mal réduit, cela induit une marche d'escalier = cal vicieux et arthrose secondaire.
Il correspond à une impaction du noyau épiphysaire dans la métaphyse avec écrasement du cartilage de croissance.
Cette lésion est très rare (1%) et son diagnostic n'est évoqué que rétrospectivement devant le développement d'une épiphysiodèse dans les suites d'un traumatisme pour lequel les clichés paraissaient normaux.
Le site d'élection est le genou.
NB: Cette classification est associée à une notion pronostique: la gravité est croissante du type I au type V.
Dans les 3 premiers types, les troubles de développement du cartilage de croissance sont rares.
Ils sont par contre fréquents dans le type IV et constants dans le type V.
Il s'agit d'épiphysiodèses partielles ou totales sur fractures ou décollement épiphysaire qui correspondent à la disparition du cartilage de croissance, remplacé par des ponts osseux qui aboutissent à un raccourcissement de l'os ou à une désaxation du membre lors de la croissance.

 1a-bois vert 1b-incurvation traumatique 1c-cheveu
1a-bois vert 1b-incurvation traumatique 1c-cheveu




Bonjour
RépondreSupprimerMa fille souffre d 'un "discret decollement epiphysaire fibulaire " sur le peroné. La zone en question concerne environ 1/5 de l'os en partant de l exterieur ( le décollement ne "traverse" pas l'os en entier) Le medecin traitant lui a prescrit 3 semaine d'attelle et 1 mois d'arret de sport avec piqure d'anticoagulant pendant 15 jours. Cela fait 4 jours et la cheville a déja bien dégonflé ( application de glace et d'argile) et n'est plus douloureuse. Je me pose la question de ces 3 semaines d'immobilisation... Faudrait il consulté un spécialiste ou ce traitement vous semble t'il adapté?
Merci d'avance de votre réponse et vos conseils
Vous n'avez sans doute pas lu les préalables. Dr LP
SupprimerBonjour.
RépondreSupprimerMa fille de 9 ans a commencé à avoir des douleurs en sortant du sport (gym, elle pratique plus de 7h de sport par semaine en dehors de l'école). Au bout de 3 jours, les douleurs ne partaient pas (pas de gonflement visible, juste une légère boiterie de temps en temps). Nous l'avons emmené passé une radio qui a été normale. Le medecin nous a dit que si la douleur durait il faudrait voir un orthopédiste. Ce que nous avons fait au bout d'une semaine. Ma fille continuait de boiter. L'orthopédiste nous a dit que si elle avait quelque chose sa cheville serait gonflée donc pour lui elle n'avait rien. PLus le temps passait, plus les douleurs étaient intenses, et la boiterie était la quasiment tout le temps. Un mois après le début des douleurs, j'ai pu avoir un RDV en urgences avec un autre orthopédiste, spécialisé chez l'enfant. il a prescrit une IRm qui a dit "présence d'une plage en hypersignal STIR congestive interessant l'épiphyse tibiale inférieure au niveau malléolaire interne. Le reste e l'examen est sans anomalie. respect du dome talien, de l'articulation talo-crurale, du Lisfranc et du Chopart, des différents comportiments tendineux, des ligaments collatéraux médial et latéral et de l'aponévrose plantaire" "conclusion : plage en hypersignal STIR malleolaire interne droit d'allure non spécifique. Pas d'autres anomalies mise en évidence". Un scanner a été demandé par le radiologue qui dit "solution de continuité épiphysaire avec interruption de la corticale articulaire inférieure. Pas de baillement de cartilage de croissance. Absence de fracture de la metaphyse. Pas de fracture du dome talien" "conclusion fracture non déplacée épiphysaire inférieure du tibia (salter III)".
J'ai envoyé les résultats à l'orthopédiste qui m'a dit "fracture de la malléole interne probablement dû a une fracture de fatigue/croissance. Port d'une botte orthopédique durant 30 jours et 60 jours d'arrêt de sport au total". Par contre on ne fait pas d'examen de controle pour vérifier que la fracture est bien consolidée. Cela fait une semaine que ma fille n'a plus sa botte, elle marche bien, sans boiterie et elle a juste de temps en temps des petites douleurs (non comparable a avant la botte). Comment faire pour être sur que la fracture soit bien consolidée ? (le fait que les douleurs soient parties sont ils un signe ?). Pas de kiné préscrite. J'appréhende le retour à la gym. Comment être sûre que son articulation pourra reprendre les chocs dû à cette discipline ?
Merci d'avance pour votre reponse.
Cordialement
Marie
Bonjour Marie, j'espère que votre choix pour prendre en charge cette fracture de stress est un chirurgien pédiatrique. Si oui, vous pouvez respecter ses consignes. Si non, dépêchez vous d'en consulter un. Dr LP
SupprimerBonjour.
SupprimerMerci pour votre réponse
J'ai vu un chirurgien orthopédique pédiatrique effectivement.
Mais comment puis je faire pour être sure que sa fracture soit bien consolidée ? Hormis encore un scanner (et les rayons X qui vont avec).
bonjour merci pour ce texte
RépondreSupprimermon.fils.a.fais une.chute.au foot au.poignet et a eu fracture du radius en.bois vert nous sommes a.j+8 et la.radio montre qu il.n.y a eu auxun.changement par rapport a la.radio.initial le.jour de.la chute.
qu en.pensez vous ?
il.a.14 ans.
le.medecin.nous a dis que c etait assez fréquent on.attend encore un peu et avec la.croissance ca rentrera dans l.ordre apres qu on.ai.enlever le.platre a.45j
je ne suis pas rassure.
merci